胰臟腫瘤根據腫瘤部位的不同,其手術方式有很大的差異。大致可歸為2大類:
-
第一類是胰臟頭部或十二指腸腫瘤。所要接受的手術治療稱為胰頭十二指腸切除及重建手術,又叫做”惠普式手術”(Whipple operation)
-
第二類是位在胰體部或尾部的腫瘤,所要接受的手術叫做胰尾切除手術(Distal pancreatectomy)
另外依據傷口大小及操作方式,又可區分為剖腹手術及微創手術。
以下將分為三個章節分別詳細說明:
一、惠普式手術
二、胰尾切除手術
三、微創腹腔鏡及達文西機器人手術在胰臟腫瘤治療的應用與新進展
-2013 update 楊卿堯 醫師
胰臟手術為何複雜?
因為胰臟位在後腹腔,周圍血管分布複雜(圖1.),此及擁有強力外分泌酵素功能的特異性,使得胰臟外科疾病或腫瘤手術較其他腹腔疾病的手術複雜,且併發症的風險也較高,所以即使運用傳統剖腹方式來切除胰臟腫瘤的方法已運用超過了一個世紀,使得微創腹腔鏡手術運用在胰臟腫瘤的治療較其他的微創手術仍發展的較晚(如:腹腔鏡膽囊切除、腹腔鏡闌尾切除、腹腔鏡脾臟切除或腹腔鏡胃腫瘤切除術)。
微創胰臟手術的歷史發展
雖然早在1992年,美國紐約麥可蓋格納醫師已發表首篇微創胰臟手術的醫學報告,此後醫學界仍謹慎而緩慢的運用此一創新技術。直到最近五年,受惠於材料科學及微創器械的快速發展與創新,微創手術在胰臟疾病或腫瘤的治療技術,才大量的在世界各醫學中心運用。從2005年至今,已有超過500篇數千名病患接受治療的臨床經驗研究報告,在手術技術的可行性、安全性及有效性已逐漸為醫界所接受,在某些良性或低度惡性胰臟腫瘤的手術治療,已成為除了傳統剖腹開刀切除的另一種常規治療方法。
微創胰臟手術是什麼?
微創胰臟手術是運用各種腹腔鏡器械,影像系統及特殊發展的醫材設備,在腹壁上以數個約1-2公分小傷口作為器械手術進入及操作的窗口,來執行腫瘤切除,最後輔以一個約3到7公分的傷口做為切除後腫瘤的取出口或胰臟手術後半段精細的重建手術(圖2.)。目的是使病人在有效而安全的手術目標下,病人能獲得傷口小、疼痛少、恢復進食快、胃腸沾粘少的優點(圖3.)。
微創胰臟手術有哪些運用?
微創胰臟手術的運用其實不只包括腫瘤切除,其運用的範圍包括:
(1)微創腹腔鏡胰癌探查:胰臟惡性腫瘤有些情況下即便以電腦斷層(CT)或核磁共振攝影(MRI)等,都很難確切判定可否完整切除,或判斷腫瘤鄰近血管的侵犯性。常常腹膜的微細轉移,也是剖腹開刀進去才知道。但現在以微創技術,即可減少讓病患接受大傷口又無法切除腫瘤的機率。
(2)微創腹腔鏡胰臟腫瘤切片或細胞灌洗診斷術:若病患被評估腫瘤無法切除但又無法從胃腸內視鏡細針穿刺獲得病理結果,也可以用微創手術做胰腫瘤切片,以獲得確切的病理診斷,病患也才有機會獲得後續化學放射治療的規劃;另外也可以用微創腹膜灌洗術,早期偵測可能的癌細胞腹膜轉移,對術後追蹤或輔助治療的設計,提供更多的訊息。
(3)微創腹腔鏡胰臟膿瘍或胰臟炎清膿引流術。運用小傷口對胰臟炎引起的膿瘍、偽囊腫可做清膿灌洗及內引流、外導流手術。
(4)微創腹腔鏡腫瘤切除手術:以腫瘤部位做區分:
1. 胰頭部腫瘤可能需要做到腹腔鏡輔助之微創惠普式(Whipple)手術,由於手術複雜、技術層次高,僅適用於經驗豐富的醫學中心執行。
2. 胰體部或尾部腫瘤,可執行微創腹腔鏡胰尾切除術,這也是目前運用最多的手術適應症,建議病患給擁有經驗的高階微創胰臟手術之團隊醫師執行。另外微創腹腔鏡胰尾切除手術又可根據腫瘤可能屬性、位置、血管解剖位置,再細分為胰尾切除併脾臟切除術或胰尾切除併胰臟保留術(圖4.)。當然胰尾切除併胰臟保留術技術難度高,也和病人本身的局部特性有關,並非每位病患都能成功保留脾臟。
每個胰臟有腫瘤的病患都適合接受微創手術嗎?這手術有哪些適應症或禁忌症呢?
並非所有胰臟腫瘤病患都可以接受微創腹腔鏡手術。考量的因素包括:
(1)良性或低度惡性或早期惡性腫瘤較適合,如胰神經內分泌瘤、胰島素瘤、漿液性囊狀腺瘤、胰管內黏液囊腫、早期壺腹瘤等。
(2)胰尾腫瘤最適合;胰體部腫瘤次之;胰頭腫瘤微創手術技術難度最高。
(3)血管解剖位置有複雜變異或凝血功能異常者較不適合。
(4)腫瘤大小無絕對限制,但一般以小於7公分為宜。
(5)醫師的經驗也是考量因素之一,我們建議病患尋求高胰臟手術經驗例數之醫學中心及受過高階微創手術訓練及經驗的醫師為宜。
(6)最新的臨床研究(2013)證實,目前如果術前評估為非進展期(早期或中期)胰臟癌(或所謂胰管腺細胞癌)病患也可接受微創腹腔鏡或達文西機器手臂切除手術(圖5); 如果術前評估懷疑為進展期胰臟癌也可利用微創技術做胰癌探查、腹膜癌細胞灌洗檢查等程序或接受微創繞道手術。
表1.剖腹手術與微創手術在胰臟腫瘤切除之比較表
| 剖腹胰臟手術 | 微創腹腔鏡胰臟手術或微創達文西機器人手術 |
| 適應症 | 各種良、惡性胰腫瘤皆適合 | 良性或低度惡性胰腫瘤最適合、非進展期胰臟癌也適用 |
| 傷口大小 | 約15至20公分 | 一個較大傷口約3至6公分;另有約3-4個0.5至1.5公分之小傷口 |
| 腫瘤部位 | 胰頭部、體部、尾部皆可 | 胰體部或尾部腫瘤較適合胰頭部腫瘤宜搭配達文西機器人做微創手術 |
| 手術時間實際手術時間因病情不同而異,所列僅為較常見時間 | 胰頭約5~8小時,胰尾約2~4小時 | 胰頭約7~12小時,胰尾約2~5小時 |
| 手術技術難度 | 胰尾中等
胰頭難度高
(建議尋求醫學中心經驗豐富之消化外科醫師) | 胰尾中等
胰頭難度更高
(建議尋求醫學中心經驗豐富之消化外科併高階微創技術之醫師執刀) |
| 併發症* | 胰尾併發症約為20%
胰頭併發症約為20-45% | 胰尾併發症約為20%
胰頭併發症約為20-45% |
* 備註:胰臟腫瘤不管以剖腹或微創方式手術,皆為技術難度較高的手術,而且因胰臟器官構造及功能特殊,各病人體質、營養狀況不同,病人恢復狀況差異頗大,併發症風險也相對較高。
#參考諮詢醫師:
楊卿堯 醫師 星期二 下午外科5診, 星期四 上午外科9診
田郁文 醫師 星期三 上午外科17診
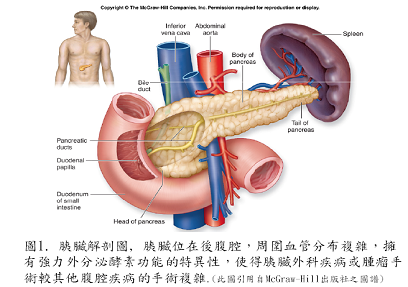
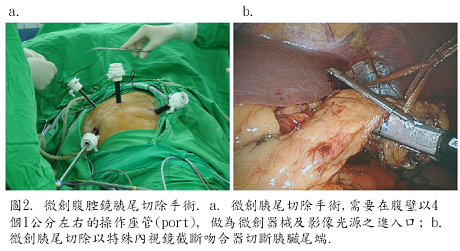
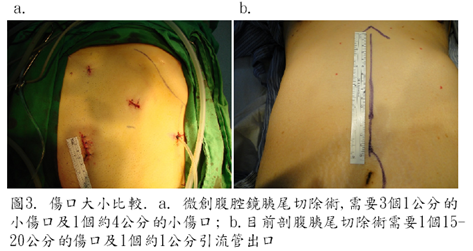
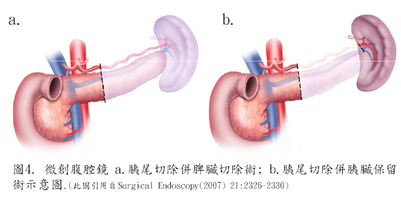
圖5. 微創達文西機器人手術
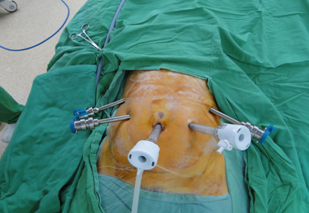
微創達文西機器人手術, 在病患腹部有1個影像鏡頭孔及4個操作孔, 各約0.8-1.2公分
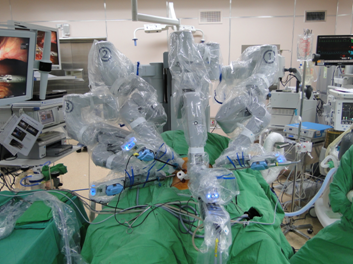
微創達文西機器手臂手術情況